ANALYSE DU SPERME HUMAIN
Entre l'éjaculation du sperme dans la cavité vaginale et la fécondation de l'ovule (ovocyte) dans la trompe, les spermatozoïdes devront parcourir un long chemin.
Pour cela, ils devront d'abord passer un filtre naturel que représente le mucus cervical (glaire) présent sur le col de l'utérus en période ovulatoire.
Une fois qu'ils auront passé cette barrière, les spermatozoïdes "filtrés" pourront continuer leur chemin dans les trompes jusqu'à atteindre leur but final : l'ovule. La sélection, au niveau du mucus cervical, se fera en fonction de deux critères essentiels que devront présenter les bons spermatozoïdes:
- avoir une mobilité progressive efficace,
- avoir une morphologie normale suffisante pour passer sans encombre dans le réseau de filtration que forme la glaire.
Sur quelques dizaines de millions de spermatozoïdes qui se présenteront devant le mucus cervical, seuls quelques dizaines de milliers arriveront aux alentours de l'ovocyte.
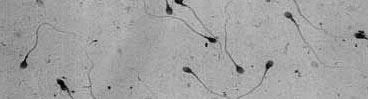
 QU'EST-CE QU'UN SPERMATOZOIDE ? QU'EST-CE QU'UN SPERMATOZOIDE ?

C'est une cellule autonome qui mesure 40 à 50 millième de millimètres de long (microns) et qui est constituée de trois parties distinctes : une tête, une pièce intermédiaire et un flagelle.
La tête
Ovalaire et mesurant environ le dixième de la longueur du spermatozoïde est constituée de deux éléments importants: le noyau et l'acrosome.
Le noyau contient la chromatine, masse dense et condensée porteur du patrimoine génétique sous forme haploïde (n-chromosome).
L'acrosome, qui recouvre les deux tiers de la surface antérieure de la tête (cape acrosomique), peut être assimilé à un sac qui peut s'auto-déruire dans certaines conditions de "capacitation"en libérant des enzymes très actives: c'est la réaction acrosomique.
Celle-ci peut se produire à différents niveaux:
- Autour de l'ovocyte, la libération d'enzymes permettra de dilacérer les complexes cellulaires péri-ovocytaires: cumulus oophorus et corona radiata.
Le passage des autres spermatozoïdes sera ainsi facilité pour atteindre l'ovocyte.
- Contre l'ovocyte, la réaction acrosomique, après destruction de la cape acrosomiale, permettra la mise à nu de structures sous-membranaires du spermatozoïde jusqu'alors cachées et qui, en entrant en contact avec des sites complémentaires de la membrane ovocytaire permettront la fixation du spermatozoïde puis, après fusion, le passage du matériel génétique masculin dans l'ovocyte.
De nombreuses malformations de l'acrosome sont observées dans certains spermes d'hommes soupçonnés d'infertilité. ( voir aussi les nouvelles données en spermiologie)
La pièce intermédiaire
Placée derrière la tête et entourant la partie proximale du flagelle, la pièce intermédiaire abrite une forte concentration de mitochondries, véritables petites usines à fabriquer de l'énergie sous forme d'ATP (Adénosine Tri-Phosphate) et qui sert de carburant au mouvement flagellaire.
Le Fructose, sucre que l'on trouve dans le liquide spermatique, pourra servir de source d'énergie provisoire avant que le spermatozoïde pénètre dans la glaire où il trouvera d'autres sources d'énergie.
Le flagelle
Il représente la partie locomotrice du spermatozoïde et lui confère un mouvement oscillatoire nécessaire à son déplacement tout au long de son parcours vers l'ovocyte.
Toute anomalie de structure du flagelle entraîne des anomalies de mouvement : mouvement désordonné ou glissant. Le rendement locomoteur est alors très réduit et tout obstacle devient insurmontable (akinésie ou dyskinésie flagellaire).
 NAISSANCE DU SPERMATOZOIDE NAISSANCE DU SPERMATOZOIDE
La production des spermatozoïdes ou spermatogénèse, qui se situe dans le testicule à partir de cellules souches, répond à deux besoins :
- Le premier est de fabriquer une cellule autonome très particulière que nous avons décrite précédemment et qui doit être parfaitement adaptée à son rôle de transporteur d'information génétique (chromosomes).
- Le second est de fabriquer un noyau cellulaire très spécial qui est haploïde, c'est à dire qu'il contient la moitié du contenu chromosomique de n'importe quelle autre cellule du corps humain, et cela après avoir opéré un mélange de gênes d'origine paternelle et maternelle.
Le résultat fait que deux spermatozoïdes ne portent pratiquement jamais le même capital génétique.
Tout ce processus se fait à travers une série de divisions et de différenciations cellulaires qui durent en tout soixante-quatorze jours.
Le rendement théorique de la spermatogénèse est de 16 spermatozoïdes par cellule souche (spermatogonie).

Dans la réalité, il ne dépasse guère 60 à 70% dans les meilleurs cas et peut être nettement inférieur en situation pathologique.
La transformation du spermatozoïde à partir de la cellule souche se fait en plusieurs étapes successives.
D'abord dans les tubes séminifères où des cellules particulières présentes dans cette partie du testicule auront un rôle important à jouer : Cellules de Sertoli.
La testostérone, hormone male fabriquée dans les cellules de Leydig, joue aussi un role important dans la fabrication des spermatozoïdes.
Après leur tansformation en spermatides, les spermatozoïdes continueront leur évolution pendant 23 jours dans un long canal : l'épididyme.

Ils acquerront alors leur mobilité et leur pouvoir fécondant à la suite de modifications importantes dont la plus visible est la mobilité du flagelle.
 SPERMATOGÉNÈSE ET TOXICITÉ ENVIRONEMENTALE SPERMATOGÉNÈSE ET TOXICITÉ ENVIRONEMENTALE
De nombreuses substances peuvent interférer sur le développement normal de la spermatogénèse :
Médicaments :
Substances addictives : Alcool, Tabac, drogues…
Toxiques industriels ou environnementaux, :
Les métaux lourds (manganèse, plomb, mercure…), Certains dérivés organiques contenant des halogènes (chlore, brome)
Pesticides utilisés "larga manu" en agriculture intensive ou artisanale
Produits fabriqués ou utilisés par l’industrie (produits chimiques, solvants, colles, produit de charge…
Sulfure de Carbone, éthers de glycol, carbamates…
Agents plastifiants toxiques (biphénols, phtalates...)
Facteurs physiques :
Les radiations, la chaleur sous tous ses aspects
 En savoir plus sur Les perturbateurs endocriniens ? En savoir plus sur Les perturbateurs endocriniens ?
ANALYSE DU SPERME : SPERMOGRAMME
C’est toujours le résultat de l’analyse spermiologique qui impose la technique d’AMP à utiliser dans le couple infertile, que la stérilité soit d’origine masculine, féminine ou mixte.
En plus de l’analyse de première intention qui porte essentiellement sur l’évaluation de la qualité et de la quantité du sperme (numération, mobilité, morphologie), on sera amené, dans un certains cas, à effectuer des analyses complémentaires permettant d’affiner le diagnostic.
 CONSTITUTION DU SPERME CONSTITUTION DU SPERME
Le sperme est constitué, d’une part, d’une suspension concentrée de SPZ
baignant dans un liquide épididymaire et, d’autre part, de différentes sécrétions
complexes provenant des organes annexes : prostate, vésicules séminales,
(glandes de Cowper).
Le liquide spermatique est constitué schématiquement de :
20% en provenance des sécrétions épididymaires et des glandes de Cowper
20% en provenance de la prostate
60% en provenance des vésicules séminales
Dans un premier temps (contraction musculeuse prostatique) les spermatozoïdes, dilués dans le liquide prostatique donnera une suspension riche en spermatozoïdes à pH acide. (pH = 6,4)
Aussitôt après, (contraction secondaire) La sécrétion des vésicules séminales
se fera en dispensant un liquide pauvre en spermatozoïdes et de pH alcalin. pH = 8,2
Le résultat final donnera un mélange blanchâtre et opalescent de sécrétion à pH neutre, contenant la totalité des SPZ.
Le volume normal se situera entre 2 et 4 ml.
(OMS 2010 : valeur basse 5e percentille : 1,5 ml) et le pH final après mélange des différentes sécrétions se situe entre 7,2 et 7,4 UpH.
RECUEIL DU SPERME AU LABORATOIRE
Pour effectuer une analyse du sperme, ou un recueil en vue d’une technique d’AMP, le délai d’abstinence peut être raisonnablement de 2 à 4 jours sans toutefois dépasser une semaine.
Le recueil se fera au laboratoire ou à la clinique, selon les cas, après une toilette intime soignée.
La liquéfaction du sperme se fait normalement en 30 minutes à 37°C. ou une heure environ à température ambiante.
Il peut exister des anomalies de liquéfaction qui doivent être notées et qui pourront, dans certains cas, obliger à utiliser des techniques physiques de liquéfaction pour pouvoir faire une analyse qui restera cependant plus approximative que dans le cas standard.
 SPERMOCULTURE SPERMOCULTURE
Elle sera systématiquement effectuée en cas de prévision de technique d’AMP.
La mise en culture sera le premier geste à faire si une spermoculture doit être pratiquée.
Elle devra se faire rapidement en cas de recherche de N. Gonorrhoeae (gonocoque).
Les germes habituellement trouvés :
- Les germes aérobies, les plus courant
- Les germe anaérobies (Bacteroides, bifidobactéries, fusobactérium, lactobacille, peptococcus…) si l’on recherche une infection des glandes annexes (prostatite notamment).
- Les mycoplasmes, les chlamydiae, Les gonocoques, …M. Tuberculosis si suspicion.
Des germes de la flore buccale, cutanée ou urétrale peuvent être présents naturellement dans le sperme, mais on ne tiendra alors compte que des germes en culture pure ou très majoritaire, sous réserve que leur nombre soit supérieur à 10.000 ufc/ml.
Particulièrement pour les germes suivants :
Cocci : Streptocoques alpha hémolytiques, Staphylocoques coagulase(-)
Autres : les Neisseria commensales, les corynébactéries, voire les gardnerella vaginalis.
On peut aussi trouver des germes de type nosocomial comme le bacille Pyocyanique (Pseudomonas aeruginosa)
Enfin, une association de plusieurs germes fera plutôt penser à une contamination au cours du prélèvement.
 En savoir plus sur la SPERMOCULTURE En savoir plus sur la SPERMOCULTURE
 ANALYSE MACROSCOPIQUE ANALYSE MACROSCOPIQUE
Elle consiste à observer l’aspect général du sperme, après homogénéisation avec une pipette pasteur, par exemple :
- Etat de la liquéfaction, évaluation de la viscosité, les problémes d'yperviscosité pouvant être en relation avec un problème d'origine prostatique principalement.
- Aspect, couleur, souvent en rapport avec une infection, une réaction inflammatoire ou une hémospermie (sang dans le sperme).
Mesure du volume
L'idéal est d'utiliser un récipient anatomique gradué prévu à cet effet
dans les autres cas, Le volume sera mesuré par transfert dans un tube gradué au moyen d’une pipette en verre (pasteur) ou en plastique à usage unique, et la perte de volume sera alors de quelques dixième de ml, ce qui peut fausser les résultats.
On peut aussi utiliser une méthode par pesée.
Les valeurs usuelles se situent entre 2 et 6 ml.
Toutes valeurs suspectes devra faire l’objet d’une enquête : problème de recueil ou anomalie pathologique, phénomène infectieux, éjaculation rétrograde….
La mesure du pH se fera sur un indicateur de pH en bandelette papier (échelle de mesure (6-10 unités pH) contrôlé dans l’heure qui suit le prélèvement, à température ambiante, il devra se situer normalement entre 7,2 et 8 unités pH.
Toutes valeurs inférieures à 7 devra faire penser à une dysgénésie des canaux déférents des vésicules séminales ou des épididymes. Alors que des valeurs supérieures à 8 pourront orienter vers un phénomène infectieux.
 Analyse microscopique standard Analyse microscopique standard
Elle permet d’analyser les paramètres importants du sperme à un grossissement microscopique de l’ordre de 200 à 400, si possible en contraste de phase pour une visualisation plus confortable.
La morphologie des spermatozoïdes sera évaluée à part à un plus fort grossissement (X 1000) après fixation sur lame et coloration spécifique, c'est le spermocytogramme.
Voir aussi : LES AUTOMATES pour l'analyse du sperme
 NUMÉRATION DES SPERMATOZOÏDES NUMÉRATION DES SPERMATOZOÏDES
La numération se fait dans une cellule de comptage calibrée, sur spermatozoïdes immobilisés :
Soit en diluant le sperme entre 1/10 et 1/50 selon la concentration de départ, et en le colorant.
Soit en diluant le sperme et en faisant une lecture directe en contraste de phase.

Un sperme normal compte de 15 à 200 millions de spermatozoïdes par ml.
En dessous de 40 millions / éjaculat, on parlera d’oligospermie, quoiqu’il est cependant possible d’obtenir des grossesses naturellement avec des concentrations de l’ordre de 5 à 10 millions par ml.
Au dessus de 200 millions/ml. on parlera de polyspermie.
Il est important de faire un rapprochement entre numération et volume spermatique avant de conclure (voir ci-dessus : volume spermatique)
>
LA CRYPTOZOOSPERMIE
est une forme intermédiaire entre azoospermie et oligospermie où l’on retrouve de temps en temps quelques spermatozoïdes après centrifugation, ( moins de 100.000 par ml. ).
L’AZOOSPERMIE
est l’absence totale de spermatozoïde sur au moins 2 à 3 prélèvements fait à 2-3 mois d’intervalle. Le diagnostic se fera après avoir pris en compte les observations qui ont été citées dans le chapitre concernant la mesure du volume spermatique.
 En savoir plus sur L'AZOOSPERMIE En savoir plus sur L'AZOOSPERMIE
 NUMERATION DES AUTRES ÉLÉMENTS CELLULAIRES: NUMERATION DES AUTRES ÉLÉMENTS CELLULAIRES:
LES CELLULES RONDES
Les cellules rondes englobent un ensemble de cellules d’origine différentes :
Les cellules germinales, à différents stades de développement :

Les leucocytes ( à réaction peroxydative Positive) dont le taux doit être inférieur à un million par ml, en l’absence de processus infectieux.
Les macrophages ou les lymphocytes (à réaction peroxydative négative – coloration de Heintz) .
 ETUDE DE LA MOBILITÉ ETUDE DE LA MOBILITÉ
L’étude de la mobilité doit s’effectuer à 37°C (lame préchauffée). Elle doit être rigoureusement faite et renouvelée éventuellement pour retirer au maximum la subjectivité de l’opérateur :
Dépôt d’un échantillon assez riche et bien homogène de 10 microlitres sur une lame de verre que l’on recouvrira, par dépôt horizontal, avec une lamelle de verre de 22 x 22 mm.
Dans ces conditions, l’espace obtenu entre lame et lamelle sera de l’ordre de 20 micromètres.
Cet espace est suffisant pour bien observer le mouvement ondulatoire des spermatozoïdes qui évolueront dans cette épaisseur liquidienne.
On peut aussi utiliser des cellules d’observation comme la cellule de MAKLER qui fixe, par construction, un espace de l’ordre de 20 micromètres et qui permet de prendre des repères grâce à sa lamelle pourvue d’un quadrillage gravé.
L’évaluation de la mobilité se fait sur 100-200 spermatozoïdes.
Il existe 3 types de mobilité selon L'OMS (WHO 2010):
-
Spz à Mobilité totale (%)
- Spz àMobilité progressive (%)
- Spz immobiles (%)
Selon l’OMS (WHO 2010) un sperme normal contient au moins 40% de spermatozoïdes mobiles (mobilité totale) et/ou au moins 32 % de spermatozoïdes à mobilité progressive (OMS- WHO 2010).
L’asthénozoospermie définie une mobilité diminuée, en dessous des normales données ci-dessus.
Les origines de cette anomalie peuvent être diverses :
- Infection,
- Absence de fructose (dosage possible dans le sperme) liée ou non à une origine infectieuse
- prise de certains antibiotiques.
- Présence d’auto-anticorps antispermatozoïdes (recherchés par le Mar-test ou le test des immunobilles).
Dans ce cas précis l’asthénospermie augmente généralement au cours du temps en relation avec l’augmentation de l’importance des agglutinats de type immunologique.
- Hyperviscosité anormale du liquide séminale, dont la cause est généralement due à une anomalie de la sécrétion prostatique (qui contient les enzymes des liquéfaction).
- Anomalies flagellaires (Akinésie, dyskinésie), pouvant être confirmées par une étude cinétique du mouvement (CASA) ou mieux par une étude ultramicroscopique du flagelle.
 LA VITALITÉ LA VITALITÉ
La vitalité permet de connaître Le nombre de spermatozoïdes vivants sur 100 spermatozoïdes observés. Ce pourcentage est particulièrement intéressant à connaître quand le nombre des spermatozoïdes mobiles est très faible ou nul.
ils peuvent, en effet, être immobiles mais vivants ou morts, ce qui n'aboutit pas aux mêmes conclusions.
- Test à l’éosine-nigrosine
C’est le plus utilisé. Il s’effectue sur sperme frais.
Il consiste à laisser entrer un colorant dans les spermatozoïdes morts contrairement au spermatozoïdes vivants qui ne fixent pas le colorant.
Après ajout de la nigrosine, les spermatozoïdes vivants apparaissent en blanc alors que les morts apparaissent en rose-orangé sur fond noir.

Le taux de spermatozoïdes vivants est normalement supérieur à 75 %
 LE SPERMOCYTOGRAMME LE SPERMOCYTOGRAMME
Le spermocytogramme permet de connaître le pourcentage de forme typiques (normales) dans un sperme donné. Il faut toutefois savoir que les résultats ne sont pas stable dans le temps et que des variations importantes peuvent survenir dans de nombreuses occasions, comme d’ailleurs pour la plupart des autres paramètres spermatiques.
Coloration rapide
Depuis 2010, L'OMS a retenu la méthode dite des "critères strictes" proposée par KRUGER et Coll.
 SPERMOCYTOGRAMME : INTERPRÉTATION SPERMOCYTOGRAMME : INTERPRÉTATION
 ANALYSES COMPLEMENTAIRES – MAR-test ANALYSES COMPLEMENTAIRES – MAR-test
La présence d‘agglutinats dans un sperme liquéfié, à fortiori si ces agglutinats augmentent au cours du temps, peut faire suspecter l’action d’auto-anticorps antispermatozoïdes présents dans le liquide séminal.
Leur recherche pourra se faire à partir de supports sensibilisés par des immunoglobulines humaines (IgG) et activé par un antisérum monospécifique anti IgG humain.
L’apparition d’agglutinants formé par le support sensibilisé et les spermatozoïdes mobiles permettent de conclure à la présence d’auto-anticorps antispermatozoïdes de type IgG.
Le support sensibilisé peut être constitué d’hématies humaines (groupe O rh+) sensibilisé par une immunoglobuline IgG anti-Rh et activé par un antisérum monospécifique anti IgG humain (de lapin) servant de pontage.

Ou encore de particules de latex (immunobilles) capables de réagir, suivant leur composition, sur les anticorps de type IgG ou IgA (ou IgM). Ou IBT-test
 Le MAR-test, effectué à partir des hématies sensibilisées peut être effectué facilement et à moindre coût, en cas de positivité on pourra affiner le résultats en utilisant des immunobilles pour chaque catégories d’anticorps. Le MAR-test, effectué à partir des hématies sensibilisées peut être effectué facilement et à moindre coût, en cas de positivité on pourra affiner le résultats en utilisant des immunobilles pour chaque catégories d’anticorps.
Un résultat inférieur à 50 % doit être considéré comme négatif, il est positif en dessus de 50 % mais il n’est pas rare de retrouver 100 % de spermatozoïdes ayant fixé des auto-anticorps, ce qui, aujourd’hui, oriente d’emblée vers une fécondation in vitro avec micro-injection (ICSI).
Les anticorps anti-spermatozoïdes peuvent quelquefois être mis en évidence lors d’un test de Hühner où, en leur présence, de nombreux spermatozoïdes ébauchent un oscillement caractéristique en paraissant accrochés à la glaire (shaking phenomenon) .
Ceci est dû à la présence d’IgA.Les auto-anticorps antispermatozoïdes sont retrouvés, selon les auteurs, dans 3 à 8 % des cas. Les groupes de patients ayant le plus de chances d’avoir des anticorps anti-spermatozoïdes Sont :
*Les hommes opérés de hernies inguinales pendant l’enfance
*Les hommes avec régression unilatérale ou bilatérale (complète ou partielle) du ductu(s) de Wolffian.
*Les hommes vasectomisés
*Les hommes avec une histoire d’infection du tractus génital
*Les hommes avec agglutination des spermatozoïdes dans l’éjaculat
(Source :Infertilité d’origine immunologique - R.frydman JTA 1994)II.3.2
 Test de fragmentation de l’ADN spermatique Test de fragmentation de l’ADN spermatique
Au cours de l’éjaculation, la sécrétion prostatique riche en Zinc et associée au reste du plasma séminal protège la chromatine compactée d’une décondensation précoce.
Cependant, le spermatozoïde, au cours de sa maturation n’est pas à l’abri de stress délétères (comme le stress oxydatif ) et peut subir des modifications de son ADN incompatible avec la survenue d’une grossesse débutante ou menée à terme.
L’ADN du spermatozoïde, support du génome d’un individu est une longue molécule fragile et fortement compactée.
La forme stable de la chromatine du spermatozoïde (ADN + protéines) est indispensable au processus normal de la fécondation et au développement embryonnaire.
Elle dépend des protéines qui y sont associées (protamines et/ou histones). La condensation maximale de la chromatine du noyau des spermatozoïdes éjaculés est liée à la présence des protamines et les défauts de condensation pourraient être à l’origine de certaines formes anormales de la tête ?
Pour des raisons diverses et pas toutes répertoriées aujourd’hui, il peut arriver que les brins d’ADN se dissocient d’une manière excessive (chaînes bicaténaires + chaînes monocaténaires) : il y a alors fragmentation de L’ADN.
Habituellement, La fragmentation est souvent présente en faible quantité dans la plupart des spermatozoïdes mais après fécondation, l’appareil ovocytaire peut contribuer à réparer ces coupures anormales, sous réserve qu’elles se trouvent dans une proportion raisonnable.
Au delà d’un certain seuil, la réparation n’est plus possible, les mécanismes de réparations sont alors dépassés et le développement embryonnaire ne peut pas se poursuivre.
Actuellement, le seuil admis est compris entre 20 et 30 spermatozoïdes fragmentés sur 100 spermatozoïdes observés.Le génome paternel, commence à s’exprimer, au delà de 72 heures de culture ( 8 cellules).
En cas d’anomalie du spermatozoïde, on pourra constater des problèmes, au tout début du développement embryonnaire, qui se répercuteront plus ou moins tardivement : au moment de l’implantation ou après quelques semaines de grossesse.
On retrouve ce phénomène de fragmentation dans un certain nombre de cas : infertilités inexpliquées, fausses-couches à répétition, échecs d’implantation….
Quelques causes peuvent être évoquées aujourd’hui comme, les radiations, les radicaux libres, les infections hautes à chlamydiae, voire à mycoplasmes, le tabac, les composés organochlorés…
Il y a probablement d’autres facteurs à ajouter à cette liste avec, pour certains des possibilités de réversibilité ?
Les altérations de la spermatogénèse peuvent aussi avoir un impact sur la fragmentation.
L’analyse du spermocytogramme ne permet pas de mettre en évidence le phénomène de fragmentation de l’ADN.
Evenson et ses Collaborateurs ont mis au point une méthode d’analyse qui évalue la qualité de l’ADN des spermatozoïdes en cytométrie de flux (technique SCSA : Sperm Chromatine Structure Assay).
Mais d’autres techniques peuvent être utilisées en routine comme :
La technique Tunel (terminal uridine nick end labeling) met en jeu une immunofluorescence sur lame ou en cytométrie de flux.
La technique SCD (sperm chromatin dispersion) plus facile à mettre en oeuvre car elle ne demande pas de matériel spécifique, c’est l’Halosperm screen Test*.
Elles permettent toutes une évaluation du taux de fragmentation de l’ADN. Toutefois les différentes techniques n’abordent pas l’analyse de la fragmentation de la même manière et ne mettent pas en évidence les mêmes impacts de la fragmentation sur l’ADN.
Il est donc utile de bien connaître les fourchettes normales de chaque technique qui doivent être rendues avec les résultats.
Une étude complémentaire concernant la standardisation des tests et l’établissement de seuils discriminants fiables est nécessaire, semble t’il, pour bien positionner ces tests.Interprétation de l’indice de fragmentation :
En règle générale, Un indice sup. à 30% peut déjà expliquer l’échec répété en AMP.
 EXAMENS DE SECONDE INTENTION EXAMENS DE SECONDE INTENTION
Etude ultrastructurale des spermatozoïdes
Seule la microscopie électronique permet d'examiner l'ultrastructure de la cellule spermatique, mais c'est une technique nécessitant des biologiste qualifiés dans cette technique.
Elle a été utilisée avec succès dans la recherche d'anomalies structurelles du flagelle (akynésie et dyskinésie flagellaire) retrouvées dans l'observation de sperme à mobilité "glissante" et non productive de mouvements pour un déplacement efficace.
Toutes ces anomalies ne touchent pas les spermatozoïdes à 100 % sauf dans le cas de la maladie des cils immobiles syndrome de Kartagener.
Tests de fécondance du sperme
 I - Test post-coïtal ou TPC (test de Huhner) I - Test post-coïtal ou TPC (test de Huhner)
 II - Test de capacitation II - Test de capacitation
Afin que les spermatozoïdes soient capables de féconder l'ovocyte, ils doivent, subir un processus de " maturation finale " dans le tractus féminin, dénommé " capacitation ".

la capacitation peut être définie comme le relargage de protéines de revêtement et/ou la transformation des lipides membranaires aboutissant à :
1 -
une transformation des caractéristiques du mouvement des spermatozoïdes, en une forme de mouvement caractérisé par une forte amplitude, qu'on appelle " hyperactivation "2 - la fixation et la pénétration de la zone pellucide de l'ovocyte
3 -
la réalisation de la " réaction acrosomique ".
 III - Test de fixation sur la zone pellucide III - Test de fixation sur la zone pellucide
Lors de la première étape de la fécondation, la reconnaissance et la fixation de spermatozoïdes sur la zone pellucide sont indispensables pour la réalisation de la suite du processus de fécondation.
Comme la fixation de spermatozoïdes sur la zone pellucide est un processus " spécifique " non réversible, il est donc nécessaire pour la réalisation de ce test, ou de zones pellucides despécifiées de Hamster, ou mieux, de disposer de zones pellucides humaines.
Un faible taux de fixation des spermatozoïdes sur la zone pellucide pourrait évoquer la présence d'anticorps à la surface de la membrane plasmique du spermatozoïde.
Aussi, il semble exister une corrélation entre le nombre de spermatozoïdes fixés sur la zone pellucide et les succès d'une FIV.
 IV - Test de la réaction acrosomiale IV - Test de la réaction acrosomiale
La réaction acrosomique est la fusion des membranes plasmique et acrosomique externe, et la libération concomitante du contenu de l'acrosome résultant de la formation de vésicules entourant la tête du spermatozoïde.
Cette réaction se caractérise un efflux de protons et par un influx de Ca++ à travers la membrane plasmique périacrosomique.
Plusieurs méthodes directes et indirectes sont utilisées pour visualiser à la fois la présence et l'absence de l'acrosome, et la réaction acrosomique.
La réaction acrosomique peut être mise en évidence facilement en microscopie à contraste de phase à l'aide de colorants cytologiques (colorants de Talbot, lectines marquées et anticorps monoclonaux .
Réserve :
Il est important de préciser que la valeur de ces tests est relative et mérite d'être interprétée avec prudence dans la mesure où ces tests ont lieu "in vitro".
D'autre part, il est important de distinguer une réaction acrosomique " proprement dite " d'une réaction " dégénérative " au cours du vieillissement et de la mort du spermatozoïde ou à la suite d'un mauvais traitement.
  SELECTION DES SPERMATOZOÏDES EN VUE d'INSÉMINATION INTRA-UTÉRINE OU DE FIV SELECTION DES SPERMATOZOÏDES EN VUE d'INSÉMINATION INTRA-UTÉRINE OU DE FIV
- la sélection par gradient de densité
- la sélection par gradient de densité suivi d’ un swim-up
la sélection par gradient de densité consiste à faire migrer directement les spermatozoïdes mobiles dans la couche supérieure de milieu de culture, le tout placé dans une étuve à CO2 , si on utilise un milieu tamponné carbonate/acide carbonique.
Les spermatozoïdes sont ensuite récupérés, lavés et centrifugés (300 g. pendant 10 minutes).
Une fois le surnageant décanté, le culot est repris par une petite quantité de milieu de culture neuf capacitant.
 La sélection par gradient de densité La sélection par gradient de densité
La technique utilisant un gradient de densité «double couche» de produits dérivé du Percoll* est la plus utilisée aujourd’hui pour sélectionner les spermatozoïdes.
Les couches de densités différentes retiennent tous les éléments dont la densité est inférieure à celle de la couche traversée par centrifugation (cellules, débris, germes) et laissent passer uniquement les éléments de forte densité (spermatozoïdes).
Il s'agit donc d'une sélection par densité.

N.B. Il est possible aussi d’utiliser plus que 2 couches intermédiaires supplémentaires comprises entre 30 et 90 % en cas de sperme riche en cellules ou de contagion virale (HIV...).
 Re-sélection par swim-up Re-sélection par swim-up
Cette opération améliore encore la sélection. Elle consiste à sélectionner les spermatozoïdes par leur mobilité.
Le culot sera changer de tube et mis à migrer par swim-up ascendant dans un milieu de culture déposé délicatement à sa surface.
Après 10 à 30 minutes à 37°C., les spermatozoïdes les plus mobiles auront migrés dans la couche supérieure et seront prélevés pour servir en AMP (IAC, FIV, ICSI).
 voir le film voir le film
 CRYO-PRÉSERVATION DU SPERME HUMAIN CRYO-PRÉSERVATION DU SPERME HUMAIN
La cryoconservation du sperme humain est une technique pratiquée depuis plusieurs décennies.
Avant d’être congelé, le sperme devra subir l’action de mélange à base de cryoprotecteur qui permettra une cryoconservation optimale.
Plusieurs kits prêts à l’emploi permettent d’obtenir de bons résultats, sous réserve, bien sûr, que l’on est contrôlé la qualité du sperme avant congélation.
Le mélange de dilution du sperme le plus utilisé est à base de glycérol. La répartition du mélange se fait habituellement dans des paillettes de 250 microlitres avec une concentration finale de glycérol autour de 7 %.
Généralement on conservera une ou 2 paillettes de sperme pour contrôler la mobilité résiduelle après décongélation. Celle ci peut être très variable et dépend essentiellement de la qualité du sperme avant congélation.
On peut escompter retrouver au moins 50 % des spermatozoïdes mobiles dans les cas favorables.
On utilisera généralement un programmateur pour faire descendre la température par paliers successifs :
De + 20°C. à - 4°C. : - 5°C./ mn
De - 4°C à -30°C. : - 10°C./ mn
De - 30°C. à -140°C. : - 20 °C./ mn
Des Techniques manuelles, sans programmateur donnent aussi d'excellents résultats.
La conservation du sperme est stable pendant au moins 10 ans.
La décongélation du sperme se fait généralement en immergeant la paillette dans de l’eau à 37°C. pour avoir un réchauffement rapide.
Des techniques de conservation du sperme par vitrification ont aussi été proposées.
 Les principales indications d’auto conservation du sperme sont Les principales indications d’auto conservation du sperme sont
- L’Autoconservation du sperme en vue d’AMP, en cas d’OATS à recueil aléatoire.
- L’Autoconservation du sperme après une ponction épididymaire ou testiculaire
- L’Autoconservation du sperme en vue de la préservation du capital génétique avant un traitement chimique ou ionisant (cancer), par exemple.
- art.fvf maj 02/2017 -
|





 Autres Articles : Spermiologie
Autres Articles : Spermiologie









