1 – RAPPELS ANATOMIQUES
L’Utérus
L’utérus est l’organe central de la cavité pelvienne chez la femme, situé entre la vessie en avant et le rectum en arrière. Il est formé d’un muscle épais, appelé myomètre. La cavité utérine est tapissée d’une muqueuse, appelée endomètre.
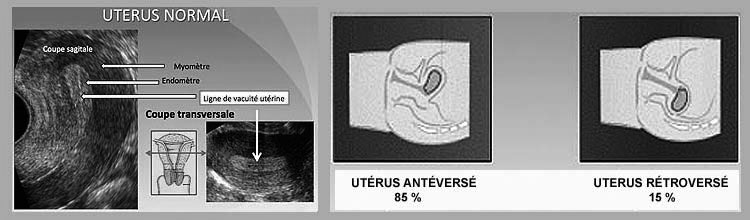
L’angle formé entre l’axe du vagin et l’axe du col détermine l’antéversion (angle ouvert en avant et inférieur à 90°) ou la rétroversion utérine (angle supérieur à 90°.).
La flexion utérine est déterminée par l’angle entre l’axe de la cavité utérine et l’axe du col. L’orientation utérine la plus fréquente est l’antéversion et l’antéflexion.
L’utérus est divisé en 3 parties : fond, corps et col.
La région située au-dessus de l’insertion des trompes est appelé fond utérin. En dessous on parle de corps utérin. Latéralement, en regard de l’insertion des trompes sont situées les cornes utérines.
Le péritoine est une membrane (séreuse) qui recouvre l’utérus et forme en arrière, avec le rectum,le cul-de-sac de Douglas et en avant, avec la vessie, le cul-de-sac vésico-utérin .
Au niveau du col utérin, le canal cervical communique en haut avec la cavité utérine par l’orifice interne du col et en bas avec le vagin par l’orifice externe. La limite entre le corps utérin et le col est appelé l’isthme utérin.
La taille utérine dépend de l’âge, de la parité et des influences hormonales liées à l’activité ovarienne. Chez une femme en activité génitale l’utérus normal mesure :
Longueur : 6 à 10 cm
Epaisseur : 2 à 4 cm
Avant l’age de 7 ans, l’utérus ne dépasse pas 3,5 cm de longueur. Il grandit sous l’influence des hormones de la puberté pour atteindre une longueur de 6 cm vers l’âge de 13 ans.
Au moment de la ménopause l’utérus s’atrophie progressivement pour passer de 9 à 6 cm de longueur.
L’endomètre
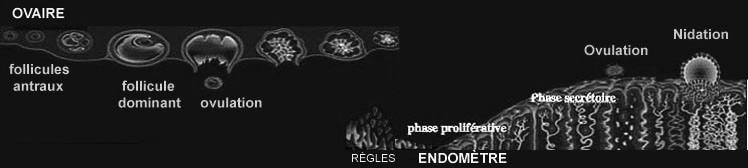
L’endomètre subit sous l’influence des variations hormonales ovariennes des modifications cycliques d’épaisseur et de structure que l’ont peut analyser en échographie et en IRM.
La vascularisation de l’utérus est assurée par une artère utérine droite et gauche provenant des artères iliaques internes. La vascularisation veineuse suit parallèlement celle des artères.
L’étude des artères et des veines utérines se fait par l’échographie Doppler et Doppler couleur.
L’ovaire
L’ovaire actif se caractérise par la présence de follicules dont le nombre et la taille dépendent de la phase du cycle menstruel.
En début de phase folliculaire 5 à 8 follicules de 3 mm sont recrutés pour grandir, ce sont les follicules « antraux ». Parmi eux, un seul évolue pour devenir le « follicule dominant » 6 à 9 jours avant l’ovulation ; on peut le reconnaître par sa plus grande taille, autour de 10 mm.
LES TECHNIQUES EXPLORATRICES
Elles seront utiles pour :
- Vérifier la normalité de la cavité utérine : hystéroscopie, hystérographie, échographie endo-vaginale
- Vérifier la normalité et la perméabilité des trompes : hystérosalpingographie, épreuve au bleu de méthylène sous coelioscopie
- Vérifier la normalité des ovaires : coelioscopie, échographie. La coelioscopie et l’hystéroscopie peuvent éventuellement être associées à la réparation de certaines lésions.
A – ECHOGRAPHIE ENDOVAGINALE
L’échographie endo-vaginale est un examen simple, non invasif pouvant être pratiqué au cabinet du gynécologue.
Interprété en fonction du jour du cycle, il permet de visualiser un certain nombre d’éléments au niveau utérin comme :
– La présence de polypes, fibromes..
– Une anomalie de la croissance de l’endomètre (mesure de l’endomètre)
– Une malformation utérine
– L’aspect des ovaires et leur fonctionnalité : Dystrophie ovarienne (Syndrome des ovaires polykystiques), comptage des follicules antraux (voir réserve ovarienne)
– Surveillance de la stimulation ovarienne (nombre de follicules et dimensions) avant une tentative de fécondation in vitro.
B – HYSTEROSCOPIE – HYSTEROSALPINGOGRAPHIE
L’hystéroscopie diagnostique est une technique d’observation non invasive qui est pratiquée au cabinet du gynécologue pour visualiser le canal cervical (col de l’utérus) et la muqueuse utérine ou endomètre.
Cette technique d’observation utilisent des hystéroscopes rigides ou souples qui transmettent les images sur un moniteur.
A la demande, on pourra pratiquer une biopsie de l’endomètre pour en analyser sa qualité, en seconde partie de cycle (examen anatomopathologique).L’hystéroscopie opératoire, au contraire, est pratiquée sous anesthésie générale ou loco-régionale et reste un acte chirurgical permettant des interventions au niveau utérin sur les fibromes, les polypes, les synéchies, etc…L’hystérosalpingographie reste un examen primordial dans un bilan d’infertilité. Cependant ,il faut être prudent en cas d’antécédents infectieux avant sa réalisation.
Il s’agit d’une exploration radiologique avec produit de contraste,qui se réalise durant la première phase du cycle et qui permet de visualiser la cavité utérine. C’est le seul examen non invasif qui permet de vérifier la perméabilité des trompes.
C – LA COELIOSCOPIE
Cette intervention chirurgicale consiste à examiner les organes génitaux à l’aide d’une fibre optique de quelques millimètres de diamètre, que l’on introduit dans l’abdomen en pratiquant une petite incision au niveau du nombril.
Les images sont alors observées sur un moniteur relié à une caméra digitale.
L’intervention se fait sous anésthésie générale, après avoir insuflé du gaz carbonique dans l’abdomen.
La cœlioscopie exploratoire permet de rechercher une anomalie indécelable par d’autres moyens comme des séquelles d’infection (adhérences, obturations tubaires) ou une endométriose.
Au cours de cette intervention, on peut aussi, si nécessaire, vérifier la perméabilité des trompes par une « épreuve au bleu » en injectant dans l’utérus un colorant bleu que l’on peut voir s’écouler de l’autre côté de la trompe, au niveau du pavillon de la trompe.
La coelioscopie a le double intérêt d’apporter le diagnostic et de permettre des actes thérapeutiques.Une hystéroscopie peut être associée, dans le même temps opératoire à la coelioscopie.
D – IRM PELVIENNE
L’IRM est rapidement devenu un examen de choix en pathologie pelvienne en raison de ses grandes possibilités.
Il permet d’étudier les organes génitaux et notamment le péritoine à la recherche d’endométriose.Il permet, entre autre, le diagnostic différentiel des kystes ovariens.
- art.fvf maj 2016 – Dr Fabienne Marchand-Lamiraud



